Fosterdiagnostikk er undersøkingar for å få informasjon om foster inne i mors mage, mellom anna for å påvise eller avkrefte sjukdom eller utviklingsavvik tidleg i svangerskapet. Fosterdiagnostikk reiser krevjande etiske spørsmål om sjølvbestemming, abort og barn si rett til ei open framtid.
I Noreg vart det i 2024 fødd 54 467 barn. Dei aller fleste barna blir fødde friske. Omtrent éin prosent av dei fødde har alvorlege utviklingsavvik eller sjukdommar, medan tre prosent har mindre alvorlege avvik.
Tidlegare fekk mellom 4000-6000 gravide kvinner tilbod om fosterdiagnostikk kvart år, men dette har endra seg etter kvart som endringane i bioteknologilova frå 2020 har blitt implementert. No får alle kvinner tilbod om tidleg ultralyd mellom uke 11 og 13, kvinner i risikogrupper får tilbod om non-invasiv prenatal testing (NIPT) for tre ulike kromosomavvik hjå fosteret, og alle gravide, uavhengig av alder og risiko, har kan få gjort NIPT-baserte undersøkingar mot eigenbetaling. NIPT er ein blodprøve av mor som kan brukast til å analysere arvematerialet til fosteret, og som blant anna syner kva risiko det er for at fosteret har kromosomavviket som gjev Downs syndrom. Det er berekna at over 90 prosent av alle gravide vil takke ja til tidleg ultralyd, medan anslaget for NIPT i den offentlege helsetenesta er at opp mot 16 000 gravide kvart år vil ha rett til testen utan å måtte betale.
Hjå dei om lag 5000 gravide som før 2021 hadde rett til fosterdiagnostikk fann ein sjukdom eller avvik i 15 prosent av tilfella. Desse talla vil no truleg endre seg, då ein med det nye tilbodet vil undersøke langt fleire yngre gravide enn tidlegare. Mange av sjukdommane og utviklingsavvika som blir påvist er alvorlege tilstandar som ikkje kan kurerast. Mange vel å ta abort etter fosterdiagnostiske funn, og diskusjonen rundt bruk av fosterdiagnostikk er derfor tett knytt til diskusjon om abort.

Fosterdiagnostiske metodar
Fosterdiagnostiske metodar er anten invasive, eller ikkje-invasive. Døme på ikkje-invasive metodar er ultralyd og blodprøvar, medan morkakeprøve og fostervatnprøve er invasive (se figur).
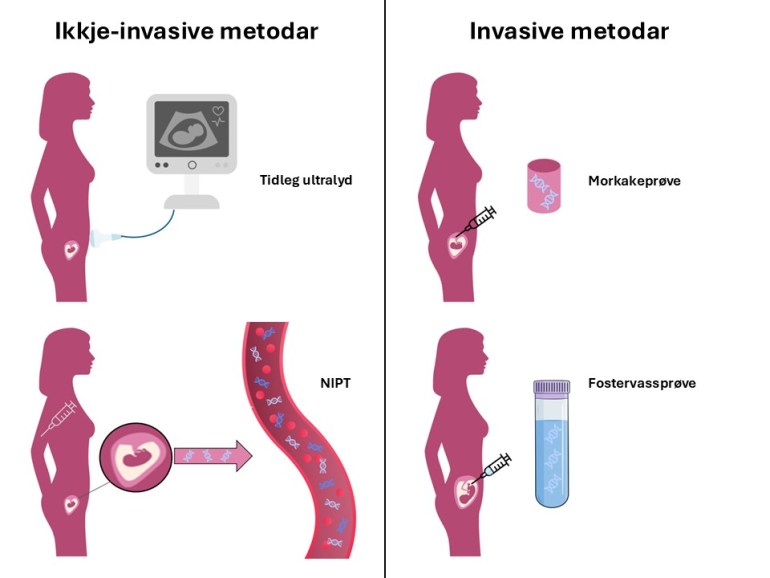
Ikkje invasive testar:
Tidleg ultralyd: Kan gi svar om det er eit eller fleire foster, informasjon om termin, plasseringa av morkaka, utvikling og anatomien til fosteret. Ved å vurdera tjukna på nakkefolden til fosteret kan ein også få ein indikasjon på om fosteret har auka risiko for kromosomavvik som trisomi 13, 18 eller 21.
NIPT: Ved NIPT analyserer ein cellefritt DNA frå morkaka, altså fosteret sitt DNA, i ei blodprøve frå mor.
Invasive testar:
Morkakeprøve kan gjennomførast frå svangerskapsveke 11, men skjer seinare dersom ho blir gjort basert på funn på NIPT. Prøva blir gjennomført ved at ei nål blir ført gjennom bukveggen eller ein kanyle eller klype blir ført via skjeden gjennom livmorhalsen, og det blir teke ei lita prøve av morkakevev.
Ein fostervassprøve inneber at ei tynn nål førast inn i livmorhòla og litt fostervatn blir soge ut. Ein fostervassprøve kan vanlegvis ikkje gjennomførast før etter veke 15. Begge dei invasive metodane gir prøvesvar som er rekna som konkluderande.
Om tidleg ultralyd eller NIPT synar auka sannsyn for eit fosteravvik, vil det følgjast opp av ein invasiv test for å gi eit sikkert resultat. Morkake- og fostervatnprøver er invasive prøver og det å ta prøvene inneber ein risiko for spontanabort på opp til 0,5 prosent.
Figur: Stine Hufthammer Indrelid/Bioteknologirådet, med illustrasjoner fra mmustafabonzdemir, Anastasia Usenko, AnaRisyet og FriendlyPixels/iStock
Tidleg ultralyd
Den tradisjonelle ultralydundersøkinga som alle gravide får tilbod om i svangerskapsveke 17 til 19 er ikkje regna som fosterdiagnostikk, og fell såleis ikkje inn under bestemmingane i bioteknologilova. Tidleg ultralyd derimot, som utførast i veke 11 til 13, er etter lova regna som fosterdiagnostikk. Det inneber også at det er særskilte krav til metodegodkjenning, skriftleg samtykke, informasjon og verksemdgodkjenning for tidleg ultralyd.
Ved ultralydundersøkingar bruker ein høgfrekvente lydbølgjer til å framstille bilde av fosteret i livmora til den gravide. Lydbølgjer sendes inn i livmora, og blir reflektert av foster, navlesnor, morkaka og anna vev i kroppen. Ulike vev gir ulike signal, og ved hjelp av datateknikk kan ein framstille bilete og gjere målingar av fosteret.
Tidleg ultralyd kan ikkje nyttast til undersøkingar av fosteret sitt arvemateriale. Ved den tidlege ultralydundersøkinga vil det bli bekrefta at fosteret lever, termindato blir fastsett, antal foster, status på morkaka og fostersekken blir vurdert, og det vil bli gjort ei oversiktsundersøking av fosteret sin anatomi. Her kan man finne kjenneteikn for kromosomavvik, som til dømes auka nakkefold som ofte er til stades hjå foster med eit ekstra kromosom 21 (Downs syndrom). Undersøkinga vil bli gjort mellom veke 11 og 13.
Dei som får påvist avvikande funn i undersøkinga med tidleg ultralyd, vil bli vist vidare til andre fosterdiagnostiske metodar. Dette kan vere meir detaljerte ultralydundersøkingar eller NIPT-baserte testar, medan dei med påvist høg risiko vil bli vist direkte til invasiv fosterdiagnostikk.
Tidlegare ble ultralyd kombinert med blodprøver, såkalla KUB- eller trippeltest, for gravide som hadde ein auka risiko for enkelte typar kromosomavvik. Denne undersøkinga bestod av ei tidleg ultralydundersøking og analyse av eit hormon kalla fritt beta-hCG og eit protein kalla PAPP-A frå ein blodprøve av den gravide. KUB-testen ble erstatta med NIPT fordi NIPT betre kan berekne risikoen for kromosomavvik
Non-invasiv prenatal testing (NIPT)
NIPT er ein metode som nytter foster-DNA i mors blod til å teste fosteret for ei lang rekkje genetiske tilstandar. Det vil alltid vere mest DNA frå mor i blodet, men allereie i veke fem kan foster-DNA påvisast og etter kvart som fosteret veks aukar delen med foster-DNA.
I Noreg brukast NIPT i all hovudsak til testing av risiko for trisomi 13, 18 og 21. I cellene våre har vi 23 par kromosom, der dei to kromosoma i kvart par kjem frå mor og frå far (sjå temaside om Arv og genetikk). I nokre få tilfelle kan det skje feil under kjønnscelledanninga, slik at cellene får tre eksemplar av eit kromosom i staden for to. Dette kallast trisomi. Den vanlegaste forma for trisomi er trisomi 21 – altså tre eksemplar av kromosom nummer 21. Denne tilstanden kallast Downs syndrom, oppkalla etter legen John Langdon Down som først skildra tilstanden i 1866. Dei to andre trisomiane det er tillat å teste for i Noreg i dag er trisomi 13 og 18, som og vert kalla Pataus syndrom og Edwards syndrom (òg oppkalla etter dei som først skildra syndroma).
Teknisk er det mogleg å gjere langt fleire genetiske analyser av fosteret enn det som er tillat i Noreg. I tillegg til trisomiane kan ein med NIPT sjå etter feil antal i kjønnskromosom, enkelte mindre kromosomfeil og også mange sjeldne enkeltgensjukdommar. Det er altså ikkje berre teknologien som avgrensar kva ein kan leite etter i fosterdiagnostiske undersøkingar, men og andre omsyn av medisinsk, etisk eller historisk karakter.
Gravide kan òg få tilbod om NIPT dersom kvinna er berar av ein kjønnsbunden arveleg sjukdom. Då kan NIPT nyttast til å fastsette kjønnet til fosteret for å avklare om fosteret kan ha arva sjukdommen. Det kan òg vera aktuelt å nytta NIPT til å fastsetje blodtypen til fosteret i tilfelle der mor har ein rhesusnegativ blodtype. Dersom fosteret er rhesuspositivt kan ei rhesusnegativ mor danna antistoff mot fosterets blod, noko som kan føre til livsfarleg blodsjukdom hjå fosteret. For å hindra dette, testar ein fosteret hjå rhesusnegative gravide og gjev om naudsynt medisinar for å hindre at mor utviklar antistoff mot fosterets blod.
Kor god NIPT er til å påvise sjukdom eller utviklingsavvik, avheng både av tekniske eigenskapar ved kvar einskild test og av kor vanleg tilstanden ein testar for er i gruppa som tar testen. Ein test sin diagnostiske sensitivitet skildrar ein test sin evne til å identifisere dei som faktisk har tilstanden, medan spesifisiteten skildrar kor godt testen gir negativt svar til dei som ikkje har tilstanden. NIPT-baserte trisomitestar har generelt høg sensitivitet og spesifisitet, men sidan tilstandane er forhaldsvis sjeldne (spesielt når NIPT er tilgjengeleg for alle gravide), så er ikkje sannsynet for at fosteret har ein trisomi høg, sjølv om testen viser auka risiko. Ein slik påvist auka risiko vil difor føre til ein etterfølgande invasiv test.
Falske positive testresultat, at testen visar auka risiko sjølv om fosteret er friskt, kan skuldast at arvematerialet frå fosteret eller morkaka er ei blanding av to og tre kromosom (dette kallast mosaikk) eller at fosteret har hatt ein tvilling som døde tidleg i svangerskapet. Falske negative testresultat ─ at testen er negativ sjølv om fosteret har kromosomavvik, kan skuldast låg fraksjon av DNA frå fosteret i mors blod (grunna overvekt hjå mor, tvilling eller trilling-svangerskap, eller nokre formar for kromosomfeil hjå fosteret) eller morkakemosaikk. I sjeldne tilfelle kan ein også få testresultat som er vanskeleg å tyde, noko som har blitt kopla til sjukdom hos mor . Feil i prøvetakinga, for lite blod eller for lang transporttid kan også øydeleggje testen, eller så kan lite foster-DNA i blodet gjere at analysen ikkje er mogleg å gjennomføra.
For å sikre at NIPT takast på riktig tidspunkt og for å kontrollere antal foster i livmora må det derfor gjerast ein ultralyd samstundes med testen. Anbefalinga i Noreg er at NIPT gjerast etter veke 10 av svangerskapet. I den offentlege helsetenesta er NIPT eit tilbod saman med tidleg ultralyd, mellom veke 11 og 13.
Morkake- og fostervatnprøve
Cellene i morkaka deler det same genetiske opphavet som fosteret, medan fostervatnet inneheld celler frå fosteret. Med desse prøvane kan ein derfor i teorien påvise alle dei alvorlege arvelege eller genetiske sjukdommane hos fosteret. Morkake- og fostervatnprøver er invasive prøver og det å ta prøvene fører med seg ein risiko for spontanabort på opp til 0,5 prosent.
Prøver frå morkaka blir som regel tekne i veke 11 eller 12. Prøver frå fostervatnet blir tekne noko seinare, frå veke 15. Det vert gjort ved at legen stikk ein tynn nål gjennom magen til den gravide eller gjennom skjeden og inn i livmora. Legen bruker ultralyd under heile prøvetakinga for å sjå kor nåla er, for ikkje å skade fosteret. Cellene som blir tekne ut, blir så brukte til å utføre genetiske analysar. Alt etter kva undersøkingar ein skal gjere, tek det nokre dagar eller veker å få prøvesvaret.
Morkake- og fostervassprøve gjev sikrare svar enn NIPT og reknast som diagnostiske, medan NIPT per i dag er rekna som ein test som angjev risiko. I framtida kan den diagnostiske kvaliteten på NIPT bli betre og gjere at dei invasive prøvane ikkje lengre er naudsynte.
Bioteknologilova om fosterdiagnostikk
Fosterdiagnostikk er definert i bioteknologilova som «undersøkelse av føtale celler, foster eller en gravid kvinne med det formål å få informasjon om fosterets genetiske egenskaper eller for å påvise eller utelukke sykdom eller utviklingsavvik hos fosteret. »
Her blir det også framheva at ultralydundersøkingar i den alminnelege svangerskapsomsorga ikkje er å regna som fosterdiagnostikk. Lova seier og at det ikkje er lov til å opplyse om fosterets kjønn før etter veke 12. Unntaket er undersøkingar i samband med arveleg kjønnsbunden sjukdom hjå mor. Det er heller ikkje tillat å nytte fosterdiagnostikk til farsskapstesting. Her er det nokre få unntak dersom graviditeten skuldast straffbare forhald. Alle som får fosterdiagnostikk har og krav på tilpassa genetisk rettleiing.
Du kan lese alt om fosterdiagnostikk i bioteknologilova her.
Kven har rett på fosterdiagnostikk?
Alle gravide skal få tilbod om tidleg ultralyd mellom veke 11 og 13.
Gravide som er 35 år eller eldre ved termindato skal også få tilbod om NIPT-basert trisomitesting i den offentlege helsetenesta.
Gravide som har kjent auka risiko for å få et barn med alvorleg sjukdom eller utviklingsavvik, uavhengig av alder, skal òg få tilbod om tilpassa fosterdiagnostikk i den offentlege helsetenesta. Det gjeld til dømes om ultralydundersøking har vist teikn til utviklingsavvik, om kvinna eller partnar tidlegare har fått eit barn med alvorleg sjukdom eller utviklingsavvik eller der kvinna eller partner sjølv har alvorleg arveleg sjukdom eller er kjent berar av ein genvariant som gjer økt risiko for å få eit barn med alvorleg sjukdom eller utviklingsavvik.
Alle gravide, uavhengig av alder og risiko, har no også lov til å få gjennomført NIPT-basert trisomitesting mot eigenbetaling.
Etiske problemstillingar rundt fosterdiagnostikk

Å leite etter avvik
Eit ideal som står sterkt i Noreg, og som også er grunnfesta i formålsparagrafen til bioteknologilova, er idealet om «eit samfunn der det er plass til alle». Det gjeld uavhengig av om ein vert fødd med særskilt behov for hjelp eller alvorleg sjukdom. Nokon kan meine det vil vere i strid med formålsparagrafen viss loven opnar for abort på grunn av visse eigenskapar ved fosteret.
Nokre som lever med Downs , gir uttrykk for at det kjennest belastande at ein i offentleg helsevesen systematisk leiter etter foster med same tilstand. Nokon vil oppfatte eit tilbod frå det offentlege som noko helsevesenet tilrår, og som dei bør ta imot. Det kan då også opplevast som ei forventning om å velja abort dersom fosteret har eit utviklingsavvik eller sjukdom. Men argumentet om stigmatisering kan òg verke andre vegen.
Rett til informasjon
Ein viktig samfunnsverdi er at kvart menneske i størst mogleg grad skal få avgjere sjølv korleis det vil leve. Dersom ein legg vekt på sjølvråderetten til den gravide, blir det viktig at kvinna sjølv eller paret sjølve må kunne ta dei vala dei meiner er best for seg og sin familie. Det å ha ansvaret for eit barn med utviklingshemming vil vera noko som påverkar livet til kvinna og familien så mykje at ho sjølv må få avgjere om ho vil bere fram barnet. Men kor mykje, og kva type, informasjon om fosteret skal ein få?
At gravide ønsker å vite mest mogleg og sjølve skal ha rett til å velje, talar for at tilbodet om fosterdiagnostikk bør vere så omfattande som mogleg. Men om dei fleste gravide vel å ikkje få barn med ein viss tilstand, vil det bli fødd færre barn med denne tilstanden. Det kan bli oppfatta som systematisk sortering. Summen av dei individuelle vala kan såleis føre til utilsikta og uønskte konsekvensar for samfunnet, og det kan skje utan at det var intensjonen til dei enkeltmenneska som valde bort foster med denne eigenskapen. Det offentlege sitt tilbod om testing, kombinert med sjølvråderetten til dei gravide, kan på denne måten komme i konflikt med prinsippet om at samfunnet skal ha plass til alle.
Fosterdiagnostikk i framtida
Etter bioteknologiforliket i 2020 har alle gravide no lovleg tilgang til genetisk fosterdiagnostikk for dei trisomiane som gjev Downs syndrom, Edwards syndrom og Pataus syndrom. Tidlegare var dette avgrensa til ei gruppe gravide med kjent auka risiko. Teknologien for å gjere fleire analyser basert på NIPT er allereie til stades, og testtilbodet er langt større i våre naboland.
Diskusjonen om, og i kor stor grad, det ønskeleg å utvide den genetiske fosterdiagnostikken i Noreg ytterlegare vil komme. I ei fråsegn i 2021 (Fremtidens genetiske fosterdiagnostikk) har Bioteknologirådet freista å setje ord på mange av dei utfordringane som framtidas fosterdiagnostikk kan medføre.
Spørsmål til diskusjon:
- I framtida vil fosterdiagnostikk potensielt kunne gi informasjon om heile arvematerialet til fosteret, både informasjon om sjukdom, risiko for sjukdom og ulike eigenskapar. Ein kan til dømes finne at det framtidige barnet vil få ein auka livstidsrisiko for å få kreft eller at barnet sine eigne barn kan ha høg risiko for å arve ein alvorleg sjukdom. Ein vil også kunne påvise genvariantar som er assosiert med ikkje-medisinske eigenskapar, som til dømes informasjon om utsjånad, intelligens eller temperament. Skal alle slags genetiske undersøkingar av foster vere tillat i framtida, eller bør vi som samfunn setje grenser for kva ein kan teste for? Kor skal i så fall grensa gå?
- I framtida kan genetiske undersøkingar av foster gjere det mogleg å få den same informasjonen om genetisk anlegg og eigenskapar hjå fosteret som ved ei genetisk undersøking av ein vaksen. Kor mykje skal foreldra kunne få vite om dei genetiske eigenskapane til fosteret før fødselen? Kor mykje ville du ønskt å vite om det var ditt barn? Kor mykje ville du ønskt at foreldra dine skulle få vite om deg, før du vart fødd?
Innhaldet på denne sida vart sist oppdatert i desember 2025. Send oss ein e-post dersom du har spørsmål eller kommentarar til innhaldet.